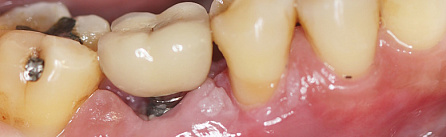
Какие симптомы могут свидетельствовать о возникновении проблемы
Физиологические симптомы периимплантита могут различаться в зависимости от типа имплантов, их местоположения и индивидуальных особенностей организма пациента. В числе наиболее часто встречающихся:
- болевые ощущения. Наблюдаются локальные или распространенные боли в области имплантации, часто характеризующиеся как острые, тупые или пульсирующие. Боль может возникнуть при движении, прикосновении к имплантату или в состоянии покоя;
- снижение чувствительности. Потеря или изменение чувствительности тканей в области, где установлен имплант. У пациента возникают проблемы с восприятием температуры, давления, тактильных ощущений;
- нарушения моторики. Наблюдается ухудшение координации движений, больной испытывает трудности с выполнением обычных двигательных задач;
- системные реакции. Речь идет о повышении температуры тела, общей слабости и усталости, вызванными воспалительным процессом;
- видимые симптомы. Краснота и отек тканей в месте имплантации могут свидетельствовать о реакции организма на наличие чужеродных тел.
Возможные осложнения заболевания
Если игнорировать признаки периимплантита и вовремя не провести лечение заболевания, не избежать таких осложнений, как:
- потеря имплантата. С убылью костной ткани в области импланта он начинает шататься, причиняя пациенту боль. Искусственный корень приходится удалять;
- перелом имплантата. С началом движения импланта нагрузка на зубные ряды распределяется неправильно. В результате в один момент титановый корень может сломаться;
- убыль челюстной кости. Хронический воспалительный процесс провоцирует рассасывание костной ткани вокруг импланта.
Причины возникновения заболевания
Причины периимплантита весьма разнообразны. Наиболее вероятные из них:
- инфекция. Развитие бактериальных или вирусных инфекций в зоне имплантации может вызвать воспалительные процессы и привести к переимплантиту;
- несоответствие размеров и формы импланта. Неправильно подобранный по размеру или форме имплант может стать причиной воспаления десны вокруг импланта;
- несвоевременная нагрузка импланта. Если искусственный корень нагружают слишком рано после хирургического вмешательства, это может привести к неправильному заживлению тканей и возникновению переимплантита;
- недостаточное костное основание. Малое количество костной ткани в зоне имплантации может привести к неудачному приживлению импланта и развитию воспаления;
- нарушение техники дентальной имплантации. Ошибки при проведении хирургических процедур, такие как повреждение окружающих тканей или неправильное расположение импланта, могут быть причиной возникновения воспаления;
- несоответствующая гигиена. Скопление бактерий во рту в послеоперационный период неизбежно приведет к развитию инфекции;
- иммунологические факторы. Реакция иммунной системы на материалы импланта или восприятие искусственного корня, как чужеродного тела, может вызвать воспаление.

Стадии развития переимплантита
Этапы развития воспалительного заболевания характеризуются специфическими признаками, которые проявляются постепенно. Степень тяжести болезни определяется масштабом атрофии костной ткани:
- ранняя стадия. На протяжении первого месяца развития воспаления вокруг титанового корня и на поверхности заглушки формируется видимая пленка. Десна воспаляется, отекает, начинает нарушаться соединение с костной тканью. Во время осмотра десна может кровоточить. На рентгенограмме врач отметит небольшой объем атрофированной костной ткани. Имплантат все еще надежно удерживается в кости;
- умеренная стадия. В течение года воспалительный процесс приводит к формированию пародонтального кармана. В локальной области может появиться гной. Рентгеновский снимок демонстрирует атрофию кости до 50%. Челюстная ткань изменяет свою структуру, титановый корень начинает шататься. Пациент ощущает первые проявления болезненности;
- прогрессирующая стадия. Заметна выраженная вертикальная атрофия кости. Нарастающий воспалительный процесс становится причиной формирования грануляций соединительной ткани. Искусственный корень очень подвижен, поэтому может сломаться.
Как проводится диагностика заболевания
Специалист нашей клиники осматривает область вокруг вживленного стержня, выявляет возможные признаки воспаления (налет, отек, кровотечение, гной). При наличии пародонтального кармана с помощью специального инструмента врач измеряет его глубину, проверяет, насколько подвижен имплантат.
Чтобы оценить объем атрофии кости, специалист направляет пациента на рентген-диагностику. На прицельном, панорамном снимке можно отметить зону воспаления. При подозрении на наличие грануляций делают КТ (компьютерную томографию).
Если есть гнойные выделения, стоматолог может назначить анализ экссудата в периимплантитной лунке. Мера необходима для того, чтобы выбрать для больного подходящий антибиотик.
Как проводится лечение переимплантита
Лечение заболевания может быть консервативным и хирургическим. Тактика определяется степенью развития патологического процесса.
Консервативный подход
Мера эффективна при начальной и средней степени развития болезни, когда не наблюдается сильной убыли челюстной кости.
Врач очищает область над и под десной, используя ультразвук и десневой кюретаж. Специалист удаляет грануляции и полирует поверхность имплантата. Затем следует антисептическая обработка рабочего поля. Стоматолога предстоит посетить еще несколько раз для контроля состояния тканей и титанового корня. Пациент в обязательном порядке пьет антибиотики.
Хирургическое лечение
При прогрессирующей стадии заболевания не обойтись без операции. В таком случае выполняют регенерацию костной ткани в области имплантата или удаляют стержень.
Если пришлось извлечь искусственный корень, можно будет провести повторную имплантацию. Однако прежде следует сделать костную пластику и подождать, пока приживется материал (2-3 месяца).
Профилактика заболевания
Чтобы исключить развитие воспаления вокруг импланта, следует соблюдать врачебные рекомендации в отношении ухода за полостью рта, не перегружать имплант, с периодичностью один раз в 3-6 месяцев посещать стоматолога для профилактического осмотра.